马дёҠжіЁеҶҢе…ҘдјҡпјҢз»“дәӨ专家еҗҚжөҒпјҢдә«еҸ—иҙөе®ҫеҫ…йҒҮпјҢи®©дәӢдёҡз”ҹжҙ»еҸҢиөўгҖӮ
жӮЁйңҖиҰҒ зҷ»еҪ• жүҚеҸҜд»ҘдёӢиҪҪжҲ–жҹҘзңӢпјҢжІЎжңүеёҗеҸ·пјҹз«ӢеҚіжіЁеҶҢ


x
зҺӢж–ҮеЁҹпјҲдёӯеӨ®иҙўз»ҸеӨ§еӯҰж”ҝеәңз®ЎзҗҶеӯҰйҷўж•ҷжҺҲпјү е…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•дәӢе…ідәәж°‘еҒҘеә·е’Ңдәәж°‘е№ёзҰҸпјҢйҡҸзқҖдәәж°‘еҜ№зҫҺеҘҪз”ҹжҙ»йңҖиҰҒзҡ„ж—ҘзӣҠеўһй•ҝпјҢе…¶йҮҚиҰҒжҖ§е’Ңзҙ§иҝ«жҖ§д№ҹиҝӣдёҖжӯҘеҮёжҳҫгҖӮе°Өе…¶жҳҜиҝӣе…Ҙ2021е№ҙд»ҘжқҘпјҢд»Ҙд№ иҝ‘е№іеҗҢеҝ—дёәж ёеҝғзҡ„е…ҡдёӯеӨ®е·Із»ҸеӨҡж¬Ўе°ұе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•дҪңеҮәйғЁзҪІе’ҢиҰҒжұӮгҖӮ
2жңҲ19ж—ҘпјҢд№ иҝ‘е№іжҖ»д№Ұи®°дё»жҢҒеҸ¬ејҖдёӯеӨ®е…Ёйқўж·ұеҢ–ж”№йқ©е§”е‘ҳдјҡ第еҚҒе…«ж¬Ўдјҡи®®пјҢе®Ўи®®йҖҡиҝҮдәҶгҖҠе…ідәҺжҺЁеҠЁе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„ж„Ҹи§ҒгҖӢпјҢд»Һзӣ®ж ҮзҗҶеҝөгҖҒдҪ“еҲ¶жңәеҲ¶зӯүж–№йқўеҜ№жҺЁеҠЁе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•дҪңеҮәдәҶе…ЁйқўйғЁзҪІгҖӮ
3жңҲ6ж—ҘпјҢд№ иҝ‘е№іжҖ»д№Ұи®°зңӢжңӣеҸӮеҠ е…ЁеӣҪж”ҝеҚҸеҚҒдёүеұҠеӣӣж¬Ўдјҡи®®зҡ„еҢ»иҚҜеҚ«з”ҹз•ҢгҖҒж•ҷиӮІз•Ң委е‘ҳж—¶пјҢејәи°ғдәҶе…¬з«ӢеҢ»йҷўеңЁжҠ—еҮ»ж–°еҶ иӮәзӮҺз–«жғ…дёӯзҡ„дё»еҠӣеҶӣдҪңз”ЁпјҢжҢҮжҳҺдәҶе…¬з«ӢеҢ»йҷўз»јеҗҲж”№йқ©зҡ„ж–№еҗ‘гҖӮ
3жңҲ19ж—ҘпјҢеӣҪ家еҚ«з”ҹеҒҘеә·е§”е‘ҳдјҡеҠһе…¬еҺ…йҖҡжҠҘдәҶ2019е№ҙеәҰе…ЁеӣҪдёүзә§е…¬з«ӢеҢ»йҷўз»©ж•ҲиҖғж ёеӣҪ家зӣ‘жөӢеҲҶжһҗжңүе…іжғ…еҶөпјҢеҜ№жҲ‘еӣҪдёүзә§е…¬з«ӢеҢ»йҷўиҝ‘е№ҙжқҘзҡ„еҸ‘еұ•жҲҗз»©е’ҢеӯҳеңЁзҡ„дё»иҰҒй—®йўҳдҪңеҮәдәҶзі»з»ҹеҲҶжһҗпјҢдёәжҲ‘еӣҪеңЁжҖҺж ·зҡ„иө·зӮ№дёҠжҺЁеҠЁе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•жҸҗдҫӣдәҶеҹәжң¬зҡ„еҸӮиҖғгҖӮ
3жңҲ23ж—ҘпјҢд№ иҝ‘е№іжҖ»д№Ұи®°еҲ°зҰҸе»әзңҒдёүжҳҺеёӮжІҷеҺҝжҖ»еҢ»йҷўиҖғеҜҹи°ғз ”пјҢејәи°ғеҒҘеә·жҳҜе№ёзҰҸз”ҹжҙ»жңҖйҮҚиҰҒзҡ„жҢҮж ҮпјҢйҮҚз”ідәҶе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„зӣ®ж ҮиҰҒжұӮгҖӮеңЁе…ҡдёӯеӨ®зҡ„еӨ§еҠӣжҺЁеҠЁдёӢпјҢй«ҳиҙЁйҮҸеҸ‘еұ•жҲҗдёәдәҶе…¬з«ӢеҢ»йҷўж”№йқ©еҸ‘еұ•зҡ„дё»йўҳпјҢе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•жҲҗдёәдәҶжҲ‘еӣҪеҢ»иҚҜеҚ«з”ҹдҪ“еҲ¶ж”№йқ©зҡ„йЈҺеҗ‘ж ҮгҖӮ
еӣҙз»•еҰӮдҪ•жҺЁеҠЁе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•пјҢдёӯеӨ®ж·ұ改委第еҚҒе…«ж¬Ўдјҡи®®ејәи°ғпјҢиҰҒеқҡжҢҒд»Ҙдәәж°‘еҒҘеә·дёәдёӯеҝғпјҢеқҡжҢҒеҹәжң¬еҢ»з–—еҚ«з”ҹдәӢдёҡе…¬зӣҠжҖ§пјҢеқҡжҢҒеҢ»йҳІиһҚеҗҲгҖҒе№іжҖҘз»“еҗҲгҖҒдёӯиҘҝеҢ»е№¶йҮҚпјҢд»ҘеҒҘе…ЁзҺ°д»ЈеҢ»йҷўз®ЎзҗҶеҲ¶еәҰдёәзӣ®ж ҮпјҢејәеҢ–дҪ“зі»еҲӣж–°гҖҒжҠҖжңҜеҲӣж–°гҖҒжЁЎејҸеҲӣж–°гҖҒз®ЎзҗҶеҲӣж–°гҖӮеӣҪ家еҚ«з”ҹеҒҘеә·е§”е‘ҳдјҡдҪ“еҲ¶ж”№йқ©еҸёеҸёй•ҝжўҒдёҮе№ҙеңЁеӣһзӯ”и®°иҖ…жҸҗй—®ж—¶жҢҮеҮәпјҢе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•ж ёеҝғжҳҜе®һзҺ°дёүдёӘиҪ¬еҸҳгҖҒдёүдёӘжҸҗй«ҳпјҡд»ҺеҸ‘еұ•ж–№ејҸдёҠиө°еҗ‘еҶ…ж¶өе»әи®ҫдёәдё»пјҢжҸҗй«ҳиҙЁйҮҸпјӣд»ҺеҸ‘еұ•зҡ„еҶ…ж¶өдёҠгҖҒз®ЎзҗҶдёҠиө°еҗ‘еҶ…ж¶өејҸзҡ„гҖҒйӣҶзәҰжҖ§зҡ„гҖҒй«ҳж•Ҳзҡ„з®ЎзҗҶпјҢдё»иҰҒжҳҜйҖҡиҝҮдҝЎжҒҜеҢ–зҡ„жүӢж®өжқҘжҸҗй«ҳж•ҲзҺҮпјӣд»Һиө„жәҗй…ҚзҪ®ж–№йқўйҖҗжёҗиҪ¬еҗ‘жҠ•еҗ‘дәәеҠӣиө„жәҗеҸ‘еұ•жқҘжҸҗй«ҳдәәзҡ„з§ҜжһҒжҖ§пјҢжҸҗй«ҳе№ҝеӨ§еҢ»еҠЎдәәе‘ҳзҡ„еҫ…йҒҮгҖӮ
еҸҜд»ҘзңӢеҮәпјҢиҝҷдәӣж”№йқ©еҸ‘еұ•йғЁзҪІпјҢйғҪе°Ҷе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҪ®дәҺеҢ»з–—еҚ«з”ҹеӨ§зі»з»ҹдёӯе®ҡдҪҚпјҢзҪ®дәҺеҶ…ж¶өж·ұеҢ–гҖҒеӨ–延жү©еұ•зҡ„еӨ§ж–№еҗ‘дёҠйғЁзҪІпјҢзҪ®дәҺиө„жәҗиҰҒзҙ еӨ§еёӮеңәдёӯжҺЁиҝӣгҖӮжң¬ж–Үе°ҶеҹәдәҺиҝҷдәӣж”ҝзӯ–еҜјеҗ‘пјҢз«Ӣи¶іжҲ‘еӣҪе…¬з«ӢеҢ»йҷўеҸ‘еұ•зҺ°зҠ¶пјҢеҹәдәҺе…¬з«ӢеҢ»йҷўж”№йқ©еҸ‘еұ•зҡ„дҪ“еҲ¶жңәеҲ¶пјҢзқҖзңјвҖңеҒҘеә·дёӯеӣҪвҖқзӣ®ж ҮиҰҒжұӮпјҢд»Һдә§жқғгҖҒеҲ¶еәҰгҖҒиө„жәҗй…ҚзҪ®зӯүж–№йқўпјҢжҸҗеҮәжҺЁеҠЁе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„еҜ№зӯ–е»әи®®гҖӮ
з«Ӣи¶івҖңдёӨдёӘдҫқйҷ„вҖқпјҢж”№е–„е…¬з«ӢеҢ»йҷўеҹәзЎҖи®ҫзҪ®
жҺЁеҠЁе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•пјҢеҝ…йЎ»еқҡжҢҒд»Ҙдәәж°‘еҒҘеә·дёәдёӯеҝғпјҢеқҡжҢҒеҹәжң¬еҢ»з–—еҚ«з”ҹдәӢдёҡе…¬зӣҠжҖ§пјҢеқҡжҢҒеҢ»йҳІиһҚеҗҲгҖҒе№іжҖҘз»“еҗҲгҖҒдёӯиҘҝеҢ»е№¶йҮҚгҖӮиҝҷе°ұиҰҒжұӮеҝ…йЎ»е°Ҷе…¬з«ӢеҢ»йҷўеҸ‘еұ•зҪ®дәҺеҢ»з–—еҚ«з”ҹеӨ§зі»з»ҹдёӯиҝӣиЎҢе®ҡдҪҚпјҢе…ій”®жҳҜеӨ„зҗҶеҘҪе…¬е…ұеҚ«з”ҹдёҺдёҙеәҠеҢ»еӯҰгҖҒе…¬з«ӢеҢ»йҷўе…¬зӣҠжҖ§дёҺдёӘдҪ“йңҖжұӮеӨҡж ·жҖ§д№Ӣй—ҙзҡ„е…ізі»гҖӮ
з«Ӣи¶івҖңдёӨдёӘдҫқйҷ„вҖқзҡ„еҹәжң¬зҺҜеўғпјҢжҠҠжҸЎе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„иө·зӮ№е’Ңж–№еҗ‘
еңЁеҪ“еүҚжқЎд»¶дёӢпјҢе…¬е…ұеҚ«з”ҹдёҺдёҙеәҠеҢ»еӯҰгҖҒе…¬з«ӢеҢ»йҷўе…¬зӣҠжҖ§дёҺдёӘдҪ“йңҖжұӮеӨҡж ·жҖ§д№Ӣй—ҙзҡ„е…ізі»еӨ„дәҺвҖңдёӨдёӘдҫқйҷ„вҖқзҡ„зҠ¶жҖҒпјҢеҚіе…¬е…ұеҚ«з”ҹдҫқйҷ„дәҺдёҙеәҠеҢ»еӯҰгҖҒе…¬з«ӢеҢ»йҷўе…¬зӣҠжҖ§дҫқйҷ„дәҺдёӘдҪ“йңҖжұӮеӨҡж ·жҖ§гҖӮ
еүҚдёҖдёӘдҫқйҷ„жҳҜдё“дёҡзҹҘиҜҶзҡ„з»ҙеәҰпјҢз”ұеҪ“еүҚеҢ»з–—еҚ«з”ҹжңҚеҠЎжүҖеӨ„зҡ„з»ҸйӘҢеҢ»з–—йҳ¶ж®өжүҖеҶіе®ҡпјҢиЎЁзҺ°дёәеҢ»з–—еҚ«з”ҹдҪңдёәдёҖз§ҚеҸҜз»ҶеҲҶзҡ„зҹҘиҜҶе’ҢжҠҖиғҪпјҢйҡҸзқҖеҸҜиЎЎйҮҸжҖ§йҷҚдҪҺпјҢе…¬е…ұеҚ«з”ҹеҫҖеҫҖдҫқйҷ„дәҺдёҙеәҠеҢ»еӯҰгҖӮжӣҙиҝӣдёҖжӯҘең°пјҢдёҚд»…е…¬е…ұеҚ«з”ҹдҫқйҷ„дәҺдёҙеәҠеҢ»еӯҰпјҢиҝҷз§ҚвҖңдҫқйҷ„вҖқзҺ°иұЎиҝҳ延伸еҲ°дәҶдёҙеәҠеҢ»еӯҰеҶ…йғЁпјҢд№ҹе°ұжҳҜеҹәеұӮеҢ»з–—жңәжһ„еҜ№з»јеҗҲеҢ»йҷўзҡ„вҖңдҫқйҷ„вҖқзҺ°иұЎгҖӮ
еҗҺдёҖдёӘдҫқйҷ„жҳҜжІ»зҗҶиғҪеҠӣзҡ„з»ҙеәҰпјҢз”ұеҪ“еүҚдә§жқғз»“жһ„е’ҢжҲ‘еӣҪзҡ„зӨҫдјҡе…ізі»з»“жһ„жүҖеҶіе®ҡзҡ„пјҢиЎЁзҺ°дёәеҢ»з–—еҚ«з”ҹжңҚеҠЎдҪңдёәдёҖз§ҚеҸҜз»ҶеҲҶзҡ„жңҚеҠЎпјҢйҡҸзқҖеҸҜз«һдәүжҖ§йҷҚдҪҺпјҢеҢ»з–—еҚ«з”ҹжңҚеҠЎзү№еҲ«жҳҜе…¬е…ұеҚ«з”ҹжңҚеҠЎеҫҖеҫҖдҫқйҷ„дәҺдёӘдҪ“еҒҘеә·гҖӮиҝҷвҖңдёӨдёӘдҫқйҷ„вҖқеҶіе®ҡдәҶе…¬з«ӢеҢ»йҷўеҸ‘еұ•зҡ„еҹәжң¬зҺҜеўғпјҢе…ід№Һе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„иө·зӮ№гҖӮ
еҫӘзқҖвҖңдёӨдёӘдҫқйҷ„вҖқпјҢе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•еҢ…еҗ«дёүдёӘж–№еҗ‘зҡ„еҶ…ж¶өпјҡдёҖжҳҜеңЁдё“дёҡдёҠз”ұвҖңз»ҸйӘҢеҢ»з–—вҖқеҗ‘вҖңзІҫеҮҶеҢ»з–—вҖқиҪ¬еҸҳпјҢеҚіеңЁиө„жәҗеҲӣж–°еұӮйқўйҖҡиҝҮ科жҠҖеҲӣж–°жҸҗй«ҳе…¬е…ұеҚ«з”ҹдёҺдёҙеәҠеҢ»еӯҰзІҫеҮҶеәҰпјҢеңЁиө„жәҗ延еұ•еұӮйқўйҖҡиҝҮжҸҗй«ҳе…¬е…ұеҚ«з”ҹеҠҹиғҪж”ҫеӨ§дёҙеәҠеҢ»еӯҰеҠҹиғҪгҖҒйҖҡиҝҮдјҳеҢ–дё“дёҡз»“жһ„ж”ҫеӨ§з»јеҗҲеҢ»йҷўеҠҹиғҪпјӣдәҢжҳҜеңЁжІ»зҗҶдёҠз”ұиЎҢж”ҝејҸжІ»зҗҶеҗ‘дә’еҠЁејҸжІ»зҗҶиҪ¬еҸҳпјҢеҚіеңЁдё»дҪ“еұӮйқўз”ұиЎҢж”ҝжңәеҲ¶иҪ¬еҗ‘иЎҢж”ҝгҖҒеёӮеңәгҖҒзӨҫзҫӨжңәеҲ¶дә’иЎҘеөҢе…ҘпјҢеңЁз„ҰзӮ№еұӮйқўз”ұиҝҪжұӮдҫӣз»ҷзҡ„дё“дёҡеҢ–иҪ¬еҗ‘иҝҪжұӮдҫӣз»ҷзҡ„дё“дёҡеҢ–дёҺйңҖжұӮзҡ„科еӯҰеҢ–пјҢеңЁж ҮеҮҶеұӮйқўз”ұдҫқйқ жҠҖжңҜзҡ„з»қеҜ№иЎЎйҮҸиҪ¬еҗ‘дҫқйқ еҲ¶еәҰзҡ„зӣёеҜ№иЎЎйҮҸпјҢеңЁжүӢж®өеұӮйқўз”ұеј•еҜјиө„жәҗиҪ¬еҗ‘еј•еҜје…ій”®дё»дҪ“пјӣдёүжҳҜеңЁз®ЎзҗҶдёҠз”ұе®ҳеғҡејҸз»„з»Үеҗ‘еҗҲдҪңеҲ¶з»„з»ҮиҪ¬еҸҳпјҢеҚіеңЁеҢ»йҷўе»әи®ҫеұӮйқўз”ұдҫ§йҮҚиө„жәҗй…ҚзҪ®иҪ¬еҗ‘дҫ§йҮҚеҲӣйҖ д»·еҖјпјҢеңЁд»·еҖјж·ұеәҰеұӮйқўз”ұдёәз®ЎзҗҶиҖ…е’ҢеӨ§дё“家иөӢиғҪиҪ¬еҗ‘дёәеҢ»з”ҹзҫӨдҪ“иөӢиғҪгҖӮ
з«Ӣи¶ідҫӣз»ҷиҖ…зҡ„дё»еҜјең°дҪҚпјҢеҸ‘жҢҘе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„еј•йўҶжҖ§дҪңз”Ё
д№ӢжүҖд»ҘеӯҳеңЁвҖңдёӨдёӘдҫқйҷ„вҖқзҡ„еҹәжң¬зҺҜеўғпјҢд»Һж №жң¬дёҠжқҘиҜҙжҳҜз”ұеҪ“еүҚеҢ»з–—еҚ«з”ҹжңҚеҠЎжүҖеӨ„зҡ„з»ҸйӘҢеҢ»з–—йҳ¶ж®өеҶіе®ҡзҡ„гҖӮеңЁиҝҷдёҖйҳ¶ж®өпјҢеҢ»з–—еҚ«з”ҹжңҚеҠЎзҡ„дҫӣз»ҷиҖ…гҖҒйңҖжұӮиҖ…гҖҒж”Ҝд»ҳиҖ…дёүж–№еӯҳеңЁдёҚе№ізӯүе…ізі»гҖӮдҫӣз»ҷиҖ…дёҖж–№йқўеҜ№йңҖжұӮиҖ…жҺҢжҸЎиҙЁйҮҸдҝЎжҒҜдјҳеҠҝпјҢдә§з”ҹиҜұеҜјйңҖжұӮпјҢеҸҰдёҖж–№йқўеҜ№ж”Ҝд»ҳиҖ…жҺҢжҸЎжҲҗжң¬дҝЎжҒҜдјҳеҠҝпјҢжҸҗдҫӣйўқеӨ–жңҚеҠЎпјӣйңҖжұӮиҖ…еҜ№ж”Ҝд»ҳиҖ…жҺҢжҸЎеҒҘеә·дҝЎжҒҜдјҳеҠҝпјҢдә§з”ҹйҖҶеҗ‘йҖүжӢ©й—®йўҳгҖӮдҫӣз»ҷиҖ…еңЁдёүж–№е…ізі»дёӯеӨ„дәҺдё»еҜјең°дҪҚпјҢж”Ҝд»ҳиҖ…еӨ„дәҺжңҖдёҚеҲ©ең°дҪҚгҖӮ
иҝҷдёҖе…ізі»зү№зӮ№дёҖж–№йқўеҶіе®ҡзқҖеҢ»з–—иө„жәҗеңЁеҢ»з–—зі»з»ҹеҶ…йғЁе’ҢеӨ–йғЁзҡ„й…ҚзҪ®зҠ¶еҶөпјҢеҸҰдёҖж–№йқўеҶіе®ҡзқҖеҢ»з–—еҚ«з”ҹеҲ¶еәҰзҡ„жңүж•ҲжҖ§пјӣж—ўеҮёжҳҫдәҶе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•еңЁж•ҙдёӘеҢ»з–—еҚ«з”ҹзі»з»ҹеҸ‘еұ•дёӯзҡ„еј•йўҶжҖ§пјҢеҸҲеҮёжҳҫдәҶжҺЁеҠЁе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„еҹәжң¬еҜјеҗ‘пјҢеҚіеҝ…йЎ»е°Ҷдҫӣз»ҷиҖ…дҪңдёәе…ій”®дё»дҪ“гҖӮзү№еҲ«жҳҜеңЁжҺЁиҝӣе…¬з«ӢеҢ»йҷўж”№йқ©зҡ„иҝҮзЁӢдёӯпјҢеә”еҪ“еңЁж»Ўи¶іеҢ»з”ҹиҜүжұӮгҖҒж”№е–„еҢ»з”ҹ收зӣҠзҡ„еҹәзЎҖдёҠжҺЁиҝӣпјҢе°Өе…¶дёҚиғҪеҚ•зәҜдёәдәҶвҖңе…¬зӣҠвҖқзҡ„зӣ®зҡ„пјҢжҚҹе®іеҢ»з”ҹзҡ„еҲ©зӣҠпјҢиҖҢдҪҝвҖңе…¬зӣҠвҖқдёҚеҸҜжҢҒз»ӯгҖӮ
еҪ“然пјҢе°Ҷдҫӣз»ҷиҖ…дҪңдёәе…ій”®дё»дҪ“пјҢ并дёҚжҳҜдёҖи№ҙиҖҢе°ұзҡ„гҖӮеҢ»з–—жңҚеҠЎзҡ„еҹәжң¬дҫӣз»ҷиҖ…еҢ…жӢ¬еҢ»йҷўе’ҢеҢ»з”ҹпјҢд»ҘеҸҠе…¶д»–еҢ»з–—еҚ«з”ҹжңәжһ„гҖҒжҠӨеЈ«гҖҒиҚҜеёҲзӯүгҖӮд»ҺзҗҶи®әдёҠиҜҙпјҢзӣҙжҺҘжҸҗй«ҳеҢ»з”ҹ收е…ҘпјҢжӣҙиғҪеӨҹе®һзҺ°еҢ»з–—иө„жәҗзҡ„дјҳеҢ–й…ҚзҪ®пјӣдҪҶд»Һз»ҹи®Ўж•°жҚ®зңӢпјҢйҖҡиҝҮиЎҘиҙҙеҢ»йҷўпјҢй—ҙжҺҘжҸҗй«ҳеҢ»з”ҹ收е…ҘпјҢиғҪеӨҹеңЁдјҳеҢ–еҢ»з–—иө„жәҗй…ҚзҪ®зҡ„еҹәзЎҖдёҠпјҢеҗҢж—¶зј“и§ЈеҢ»з–—иҙ№з”Ёеҝ«йҖҹдёҠж¶Ёзҡ„и¶ӢеҠҝгҖӮеҪ“然пјҢвҖңй—ҙжҺҘвҖқзҡ„иҝҮзЁӢеҝ…然дә§з”ҹй—ҙжҺҘзҡ„иҙ№з”ЁгҖӮеӣ жӯӨпјҢеҢ»йҷўзҡ„иҮӘиә«е»әи®ҫд№ҹжҳҜе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„йўҳдёӯд№Ӣд№үе’Ңиҝ«еҲҮйңҖиҰҒгҖӮ
з«Ӣи¶іж”Ҝд»ҳиҖ…зҡ„еҸҳйқ©еҠЁжңәпјҢеҒҡеҘҪж”ҝеәңз®ЎзҗҶдҫӣз»ҷе’ҢйңҖжұӮзҡ„вҖңеҠ еҮҸжі•вҖқ
еҰӮеүҚжүҖиҝ°пјҢж”Ҝд»ҳиҖ…еңЁдёүж–№е…ізі»дёӯеӨ„дәҺжңҖдёҚеҲ©ең°дҪҚпјҢд№ҹжңҖжңүеҠЁеҠӣж”№еҸҳзҺ°зҠ¶гҖӮйҡҸзқҖж”Ҝд»ҳиҖ…и§’иүІдёҺйңҖжұӮиҖ…и§’иүІз”ұз»ҹдёҖиө°еҗ‘еҲҶзҰ»пјҢиҝҷз§ҚдёҚеҲ©ең°дҪҚжӣҙеҠ жҳҫи‘—пјҢдҪҶж”№еҸҳзҺ°зҠ¶зҡ„еҠЁжңәеҚҙжңүжүҖдёӢйҷҚгҖӮ
дёҖдёӘе…ёеһӢзҡ„ж”Ҝд»ҳдё»дҪ“е°ұжҳҜж”ҝеәңгҖӮж”ҝеәңвҖңиҠұеҲ«дәәзҡ„й’ұдёәе…¶д»–дәәеҠһдәӢвҖқпјҢеңЁжҸҗй«ҳз»©ж•Ҳе’ҢйҷҚдҪҺжҲҗжң¬дёӨдёӘж–№йқўзҡ„е…ҲеӨ©еҠЁжңәеқҮдёҚи¶ігҖӮеҪ“然пјҢвҖңз»©ж•ҲдҪҺгҖҒжҲҗжң¬й«ҳвҖқ并дёҚиғҪеҗҰе®ҡж”ҝеәңеңЁеҢ»з–—еҚ«з”ҹжңҚеҠЎйўҶеҹҹзҡ„иҒҢиҙЈе’ҢдҪңз”ЁгҖӮзӣёеҸҚпјҢж”ҝеәңеңЁиҝҷдёҖйўҶеҹҹзҡ„еҠЁжңәе’ҢдҪңдёәпјҢжҳҜи¶…и¶ҠвҖңз»©ж•Ҳе’ҢжҲҗжң¬вҖқж ҮеҮҶзҡ„пјҢжҳҜеҲӣйҖ дәҶе·ЁеӨ§зі»з»ҹ收зӣҠзҡ„гҖӮи§ЈеҶівҖңз»©ж•ҲдҪҺгҖҒжҲҗжң¬й«ҳвҖқзҡ„й—®йўҳпјҢе°ҶеҺҹжң¬иў«вҖңжөӘиҙ№вҖқзҡ„иө„жәҗжҠ•е…ҘеҲ°жӣҙйңҖиҰҒзҡ„ең°ж–№пјҢжҒ°жҒ°жҳҜж”ҝеәңиҝӣдёҖжӯҘйҮҠж”ҫзі»з»ҹ收зӣҠзҡ„еҝ…然йҖүжӢ©гҖӮиҖҢдё”пјҢиҙўж”ҝи¶ҠжҳҜжңүйҷҗпјҢи¶ҠжҳҜеҜ№дәәж°‘иҙҹиҙЈпјҢиҝҷз§ҚеҠЁжңәд№ҹи¶ҠжҳҺжҳҫгҖӮ
иҰҒи§ЈеҶівҖңз»©ж•ҲдҪҺгҖҒжҲҗжң¬й«ҳвҖқзҡ„й—®йўҳпјҢж”ҝеәңе°ұиҰҒеҜ№дҫӣз»ҷиҖ…еҗ‘йңҖжұӮиҖ…жҸҗдҫӣдҪ•з§ҚжңҚеҠЎд»ҘеҸҠжҸҗдҫӣеӨҡе°‘жңҚеҠЎиҝӣиЎҢ科еӯҰз®ЎзҗҶгҖӮиҝҷз§Қз®ЎзҗҶпјҢж—ўиҰҒеҒҡвҖңеҠ жі•вҖқпјҢжӣҙиҰҒеҒҡвҖңеҮҸжі•вҖқгҖӮжүҖи°“еҒҡвҖңеҠ жі•вҖқпјҢе°ұжҳҜйҖҡиҝҮжү©еӨ§ж”Ҝд»ҳжқҘжәҗпјҢеҠ еҝ«еҢ»з–—иө„жәҗжөҒеҠЁгҖӮзӘҒз ҙеҸЈеҚіжҳҜжҺЁеҠЁеҢ»йҷўзҡ„йӣҶеӣўеҢ–гҖҒе№іеҸ°еҢ–иҝҗдҪңгҖӮеңЁиҝҷдёӘйӣҶеӣўеҢ–зҡ„вҖңе№іеҸ°вҖқдёҠпјҢеҢ»з”ҹзҫӨдҪ“жҳҜеҢ»з–—жңҚеҠЎдҫӣз»ҷзҡ„еҶіе®ҡиҖ…пјҢеҢ»йҷўзҡ„вҖңе№іеҸ°жҖ§вҖқдҪ“зҺ°еңЁдёәеҢ»з”ҹзҫӨдҪ“иөӢиғҪдёҠпјҢиҖҢдёҚжҳҜеҜ№еҢ»з”ҹе’ҢеҢ»з–—жңҚеҠЎзҡ„жҺ§еҲ¶дёҠгҖӮжҚўеҸҘиҜқиҜҙпјҢеҢ»йҷўзҡ„дә§е“ҒеңЁжң¬иҙЁдёҠдёҚеҶҚжҳҜеҢ»з–—жңҚеҠЎпјҢиҖҢжҳҜдёәеҢ»з”ҹжӣҙеҘҪең°е·ҘдҪңжүҖжҸҗдҫӣзҡ„жңҚеҠЎпјҢеҚідёәеҢ»з”ҹжҸҗдҫӣзҡ„жңҚеҠЎгҖӮеңЁжӯӨеҹәзЎҖдёҠпјҢеј•е…Ҙж°‘иҗҘиө„жң¬пјҢдёҖж–№йқўиғҪеӨҹеҸ‘жҢҘж°‘иҗҘиө„жң¬зҡ„дјҳеҠҝпјҢдё°еҜҢе’Ңе®Ңе–„еҢ»йҷўзҡ„вҖңе№іеҸ°вҖқеҠҹиғҪпјҢд»Ҙжӣҙејәзҡ„вҖңиөӢиғҪвҖқеҗёеј•еҢ»з”ҹзҫӨдҪ“пјҢиҝӣиҖҢжӣҙеҘҪең°жңҚеҠЎйңҖжұӮиҖ…пјӣеҸҰдёҖж–№йқўе°ҶиҠӮзңҒзҡ„еҚ«з”ҹиҙўж”ҝиө„жәҗпјҢжҠ•е…ҘеҲ°жӣҙйңҖиҰҒзҡ„ең°ж–№пјҢеҸ‘жҢҘжӣҙеӨ§зҡ„д№ҳж•°ж•Ҳеә”гҖӮеңЁиҝҷйҮҢпјҢвҖңеҠ вҖқжҳҜдёәдәҶжӣҙеҘҪең°вҖңеҮҸвҖқгҖӮ
иҖҢжүҖи°“еҒҡвҖңеҮҸжі•вҖқпјҢе°ұжҳҜйҖҡиҝҮи°ғж•ҙж”Ҝд»ҳз»“жһ„пјҢжҸҗй«ҳдҫӣз»ҷзҡ„дё“дёҡеҢ–дёҺйңҖжұӮзҡ„科еӯҰеҢ–гҖӮиҝҷдёӘвҖңеҮҸжі•вҖқпјҢжң¬иҙЁжҳҜејәеҢ–е…¬з«ӢеҢ»йҷўе…¬зӣҠжҖ§еҜ№дёӘдҪ“йңҖжұӮеӨҡж ·жҖ§зҡ„дҫқйҷ„пјҢеҸ‘жҢҘеёӮеңәжңәеҲ¶гҖҒзӨҫзҫӨжңәеҲ¶еңЁйңҖжұӮз®ЎзҗҶдёҠзҡ„з»ҸжөҺжҖ§е’Ңжңүж•ҲжҖ§гҖӮ
д»Ҙж–°еҶ иӮәзӮҺз–«жғ…йҳІжҺ§дёәдҫӢпјҢж–°еҶ иӮәзӮҺз–«жғ…пјҢеҜ№дәҺжҜҸдёӘдәәжқҘиҜҙпјҢйғҪжҳҜдёҖж¬ЎдёӘдәәеҚ«з”ҹзҙ иҙЁзҡ„еӨ§жј”з»ғгҖӮеҰӮдҪ•жӯЈзЎ®жҙ—жүӢгҖҒеҰӮдҪ•жӯЈзЎ®ж‘ҳжҲҙеҸЈзҪ©гҖҒеҰӮдҪ•жӯЈзЎ®дҪҝз”Ёж¶ҲжҜ’ж¶ІпјҢзӨҫдјҡе…¬дј—жҜ”д»ҘеҫҖд»»дҪ•ж—¶еҖҷйғҪжӣҙжңүеҠЁжңәе’ҢиғҪеҠӣжҺҢжҸЎиҝҷдәӣзҹҘиҜҶгҖӮиҝҷеҗҢж—¶жҳҜдёҖдёӘз”ұзҹҘиҜҶеҸҳдёәеёёиҜҶгҖҒз”ұиЎҢдёәеҸҳжҲҗд№ жғҜзҡ„иҝҮзЁӢгҖӮеңЁиҝҷдёӘиҪ¬еҸҳиҝҮзЁӢдёӯпјҢе…¬дј—еҜ№дёӘдәәеҚ«з”ҹзҡ„ж”Ҝд»ҳж„Ҹж„ҝжҳҫи‘—жҸҗеҚҮдәҶпјҢиҝҷд№ҹдёәеёӮеңәжңәеҲ¶гҖҒзӨҫзҫӨжңәеҲ¶еҸ‘жҢҘдҪңз”ЁеҲӣйҖ дәҶжқЎд»¶гҖӮеңЁиҝҷз§Қжғ…еҶөдёӢпјҢж”ҝеәңеҸҜд»ҘеҖҹеҠ©дё“дёҡзҹҘиҜҶе’ҢжүӢж®өпјҢе°ҶдёҖдәӣдёҺдёӘдәәеҚ«з”ҹдәӨз»ҮдёҚжё…зҡ„ж”ҜеҮәпјҢиҪ¬з§»еҲ°жӣҙвҖңе…¬е…ұвҖқзҡ„йңҖжұӮйўҶеҹҹпјҢе®һзҺ°жӣҙеӨ§зҡ„вҖңе…¬е…ұвҖқд»·еҖјгҖӮиҝҷжң¬иә«д№ҹжҳҜдёҖдёӘзӣёдә’ејәеҢ–зҡ„иҝҮзЁӢгҖӮеңЁиҝҷйҮҢпјҢвҖңеҮҸвҖқжҳҜдёәдәҶжӣҙеҘҪең°вҖңеҠ вҖқгҖӮ
жҠҠжҸЎвҖңдёӨдёӘеҲҶзҰ»вҖқпјҢеҒҘе…ЁзҺ°д»ЈеҢ»йҷўз®ЎзҗҶеҲ¶еәҰ
еңЁдҫӣз»ҷиҖ…еҶ…йғЁпјҢеҢ»з”ҹдёҺеҢ»йҷўд№Ӣй—ҙзҡ„еЈ°иӘүжңәеҲ¶е’ҢиҙЈд»»жңәеҲ¶еҖ’жҢӮпјҢд»ҘиЎҢж”ҝжүӢж®өе»әз«Ӣзҡ„еҢ»йҷўеЈ°иӘүпјҢиҖ—ж•ЈдәҶеҢ»з”ҹжң¬иә«зҡ„еЈ°иӘүпјӣиҖҢд»ҘиЎҢж”ҝжүӢж®өеҪўжҲҗзҡ„еҢ»йҷўиҙЈд»»пјҢеҸҲеҲҶж•ЈдәҶеҢ»з”ҹеә”еҪ“жүҝжӢ…зҡ„иҙЈд»»гҖӮеңЁдҫӣз»ҷиҖ…д№ӢеӨ–пјҢж”Ҝд»ҳиҖ…еҫҖеҫҖе°Ҷз®ЎзҗҶйҮҚзӮ№ж”ҫеңЁдҫӣз»ҷз®ЎзҗҶиҖҢйқһйңҖжұӮз®ЎзҗҶдёҠгҖӮиҝҷдәӣзҺ°иұЎиҝӣдёҖжӯҘдҪҝеҫ—жҲ‘еӣҪеҢ»з–—еҚ«з”ҹжңҚеҠЎйўҶеҹҹжҷ®йҒҚеӯҳеңЁвҖңдёӨдёӘеҲҶзҰ»вҖқзҡ„й—®йўҳпјҡдёҖжҳҜдҫӣз»ҷиҖ…зҡ„еү©дҪҷжҺ§еҲ¶жқғе’Ңеү©дҪҷзҙўеҸ–жқғеҲҶзҰ»зҡ„й—®йўҳпјҢдәҢжҳҜйңҖжұӮиҖ…е’Ңж”Ҝд»ҳиҖ…и§’иүІеҲҶзҰ»зҡ„й—®йўҳгҖӮвҖңдёӨдёӘеҲҶзҰ»вҖқиҝӣдёҖжӯҘж”ҫеӨ§дәҶвҖңдёӨдёӘдҫқйҷ„вҖқзҡ„ж•Ҳеә”пјҢдә§з”ҹдәҶжӣҙеӨҡзҡ„дёҚеҝ…иҰҒжңҚеҠЎпјҢйҖ жҲҗдәҶиө„жәҗдҪҝз”ЁдёҠзҡ„жөӘиҙ№гҖӮиҝҷе°ұиҰҒжұӮе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•еҝ…йЎ»д»ҺеҶ…ж¶өж·ұеҢ–е’ҢеӨ–延жү©еұ•дёӨдёӘеұӮйқўжҺЁиҝӣгҖӮ
жҠҠжҸЎеҢ»з–—жңҚеҠЎзҡ„вҖңж··еҗҲе•Ҷе“ҒвҖқеұһжҖ§пјҢеј•еҜјеҢ»з–—жңҚеҠЎеӣһеҪ’жң¬иҙЁ
дёӯеӣҪдәәзңӢз—…жңүдёӘд№ жғҜпјҢвҖңдҝЎеәҷдёҚдҝЎе’Ңе°ҡвҖқпјҢд№ҹе°ұжҳҜзӣёдҝЎеҢ»йҷўпјҢдёҚзӣёдҝЎеҢ»з”ҹгҖӮиҝҷз§Қд№ жғҜејәеҢ–дәҶеҢ»йҷўжҸҗдҫӣвҖңж··еҗҲе•Ҷе“ҒвҖқзҡ„еҠЁжңәе’ҢиЎҢдёәгҖӮиҝҷз§Қж··еҗҲпјҢжҳҜд»ҺеҢ»з–—жңҚеҠЎзҡ„иҙЁйҮҸгҖҒжқЎд»¶е’Ңиҙ№з”ЁдёүдёӘз»ҙеәҰдёҠеұ•ејҖзҡ„гҖӮиҝҷеңЁдёҖе®ҡзЁӢеәҰдёҠжЁЎзіҠдәҶеҢ»з–—жңҚеҠЎдёҺе…¶д»–дә§е“Ғе’ҢжңҚеҠЎзҡ„з•ҢйҷҗпјҢдҪҝеҫ—еҢ»з–—жңҚеҠЎдёӯж··еҗҲдәҶеҠідҝқдә§е“ҒгҖҒдҝқйҷ©еҠҹиғҪгҖҒиҲ’йҖӮжңҚеҠЎзӯүпјҢиҝӣиҖҢдҪҝиҝҷдәӣдә§е“Ғе’ҢжңҚеҠЎд»ҘвҖңеҢ»з–—жңҚеҠЎвҖқзҡ„д»·ж јиҝӣиЎҢе®ҡд»·пјҢеёҰжқҘдәҶеҢ»з–—жҺ§иҙ№жӣҙеӨҚжқӮзҡ„еұҖйқўгҖӮ
еҪ“然пјҢеҢ»з–—жңҚеҠЎжң¬иә«е…·жңүиҙЁйҮҸгҖҒжқЎд»¶е’Ңиҙ№з”ЁдёүдёӘеұһжҖ§гҖӮиҝҷд№ҹе°ұеҶіе®ҡдәҶеҢ»з–—жңҚеҠЎдёҚеҸҜиғҪи„ұзҰ»е…¶д»–дә§е“Ғе’ҢжңҚеҠЎиҖҢзӢ¬з«ӢеӯҳеңЁгҖӮжӣҙеҚ«з”ҹзҡ„жқЎд»¶гҖҒжӣҙе°Ҹзҡ„еүҜдҪңз”ЁгҖҒжӣҙз»ҸжөҺзҡ„жІ»з–—жүӢж®өпјҢжң¬иә«д№ҹжҳҜеҢ»еӯҰдё“дёҡзҡ„иҝҪжұӮгҖӮдҪҶиҝҷдәӣиҝҪжұӮпјҢйҷӨдәҶиҰҒдёҺеҢ»еӯҰдё“дёҡзҡ„еҸ‘еұ•ж–№еҗ‘зӣёйҖӮеә”пјҢиҝҳиҰҒдёҺз»ҸжөҺзӨҫдјҡеҸ‘еұ•ж°ҙе№ізӣёйҖӮеә”гҖӮиҝҷе°ұиҰҒжұӮеҢ»з–—жңҚеҠЎеӣһеҪ’жІ»з—…ж•‘дәәжң¬иҙЁпјҢи®©еҢ»з–—зҡ„еҪ’еҢ»з–—пјҢе°ҪеҸҜиғҪйҒҝе…Қе…¶д»–дә§е“Ғе’ҢжңҚеҠЎеҜ№еҢ»з–—жңҚеҠЎзҡ„вҖңдҫөиҡҖвҖқгҖӮ
жҺЁеҠЁеҢ»з–—жңҚеҠЎеӣһеҪ’жІ»з—…ж•‘дәәжң¬иҙЁпјҢеҗҢж ·иҰҒд»Һдҫӣз»ҷе’ҢйңҖжұӮдёӨдҫ§еҸ‘еҠӣгҖӮд»Һдҫӣз»ҷдҫ§жқҘиҜҙпјҢиҰҒеҢәеҲҶеҢ»йҷўжҸҗдҫӣзҡ„жңҚеҠЎе’ҢеҢ»з–—жңҚеҠЎпјҢйҮҚзӮ№и®©еҢ»з”ҹдё“жіЁдәҺиҜҠз–—жңҚеҠЎпјҢиҫҫеҲ°вҖңдё“дёҡзҡ„дәәеҒҡдё“дёҡзҡ„дәӢвҖқзҡ„ж•ҲжһңгҖӮеӣҪ家еӨ§еҠӣжҺЁеҠЁзҡ„вҖңеҢ»иҚҜеҲҶејҖвҖқж”№йқ©гҖҒеҢ»з”ЁиҖ—жқҗз®ЎзҗҶж”№йқ©зӯүпјҢеҫҲйҮҚиҰҒзҡ„зӣ®зҡ„е°ұеңЁдәҺжӯӨгҖӮиҝҷд№ҹжҳҜе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„еҹәзЎҖе’ҢеүҚжҸҗгҖӮд»ҺйңҖжұӮдҫ§жқҘиҜҙпјҢиҰҒиҝӣдёҖжӯҘеҒҡеҘҪеҢ»з–—жңҚеҠЎзҡ„з»ҶеҲҶпјҢе°Өе…¶иҰҒеҢәеҲҶеҢ»з–—жңҚеҠЎдёӯж··еҗҲзҡ„дҝқйҷ©еҠҹиғҪпјҢеҸ‘жҢҘдҝқйҷ©ж”Ҝд»ҳж–№зҡ„з®ЎзҗҶдҪңз”ЁпјҢйҖҡиҝҮд»·ж јжүӢж®өзј“и§ЈвҖңиҝҮеәҰеҢ»з–—вҖқзҺ°иұЎпјҢжҸҗеҚҮдҫӣйңҖзҡ„еҢ№й…ҚжҖ§гҖӮ
жҠҠжҸЎд»ҘдҪҝз”Ёжқғдёәдёӯеҝғзҡ„вҖңдёӨжқғз»ҹдёҖвҖқпјҢжҺЁеҠЁдҫӣз»ҷдё»дҪ“дё“дёҡе»әи®ҫ
еҰӮеүҚжүҖиҝ°пјҢд»ҘиЎҢж”ҝжүӢж®өеҪўжҲҗзҡ„еҢ»йҷўеЈ°иӘүе’ҢиҙЈд»»пјҢдҪҝеҫ—еҢ»йҷўдҪңдёәеҢ»з”ҹзҫӨдҪ“зҡ„дёҖдёӘйқһдәәж јеҢ–зҡ„вҖңеҢ»з”ҹвҖқд»ЈиЎЁпјҢжү®жј”дәҶеңЁдёәеҢ»з”ҹи°ӢжұӮй«ҳ收е…Ҙзҡ„еҗҢж—¶еҲҶж•ЈиҙЈд»»зҡ„и§’иүІпјӣд№ҹдҪҝеҫ—еҢ»з”ҹиө–д»Ҙи°ӢжұӮй«ҳ收е…Ҙзҡ„дёӨеӨ§йҮҚиҰҒеӣ зҙ вҖ”вҖ”еЈ°иӘүе’ҢиҙЈд»»пјҢйҡҫд»Ҙз”ұиҮӘиә«жҺҢжҺ§гҖӮеҢ»йҷўйҖҡиҝҮжҺҢжҸЎвҖңжё йҒ“вҖқпјҢиҺ·еҫ—дәҶжҺҢжҺ§еҢ»з”ҹ收е…Ҙзҡ„иғҪеҠӣгҖӮ然иҖҢпјҢеЈ°иӘүе’ҢиҙЈд»»еҝ…йЎ»дҫқжүҳе…·дҪ“зҡ„еҢ»з–—жңҚеҠЎпјҢиҖҢеҢ»з–—жңҚеҠЎз”ұеҢ»з”ҹзӣҙжҺҘдҫӣз»ҷиҖҢйқһеҢ»йҷўгҖӮиҝҷе°ұдә§з”ҹдәҶиҫғеӨ§зҡ„дәӨжҳ“иҙ№з”Ёе’Ңз®ЎзҗҶиҙ№з”ЁпјҢеёҰжқҘдәҶеҜ№дҫӣз»ҷдё»дҪ“дё“дёҡе»әи®ҫзҡ„йңҖжұӮгҖӮ
жҺЁеҠЁдҫӣз»ҷдё»дҪ“зҡ„дё“дёҡеҢ–е»әи®ҫпјҢе…ій”®жҳҜеҰӮдҪ•и§Јж”ҫе’ҢеҸ‘еұ•еҢ»з”ҹзҡ„вҖңз”ҹдә§еҠӣвҖқпјҢжҺЁеҠЁе…¬дј—з”ұзӣёдҝЎеҢ»йҷўиҪ¬еҸҳдёәзӣёдҝЎеҢ»з”ҹпјҢз”ұзӣёдҝЎе…¬з«ӢеҢ»йҷўзҡ„е…¬зӣҠжҖ§иҪ¬еҸҳдёәзӣёдҝЎеҢ»з”ҹзҡ„дҝЎиӘүе’ҢиҙЈд»»пјҢдҪҝеҫ—еү©дҪҷжҺ§еҲ¶жқғдёҺеү©дҪҷзҙўеҸ–жқғзҡ„з»ҹдёҖе»әз«ӢеңЁдҪҝз”ЁжқғеұӮйқўдёҠгҖӮиҰҒе®һзҺ°иҝҷдёҖзӮ№пјҢд»Һе…¬з«ӢеҢ»йҷўж–№йқўжқҘиҜҙпјҢйҮҚзӮ№жҳҜе°ҶеЈ°иӘүвҖңеҪ’иҝҳвҖқеҢ»з”ҹгҖӮйҷӨдәҶеңЁеӨ§ж–№еҗ‘дёҠжҺЁеҠЁеҢ»йҷўзҡ„йӣҶеӣўеҢ–гҖҒе№іеҸ°еҢ–еҸ‘еұ•пјҢиҝҳиҰҒд»ҺжІ»зҗҶеұӮйқўе°Ҷе…¬з«ӢеҢ»йҷўжү“йҖ жҲҗеӣҪ家йҮҚиҰҒзҡ„еҹәзЎҖи®ҫж–ҪпјҢиҝҷдёӘеҹәзЎҖи®ҫж–ҪдёҚд»…жҳҜ硬件зҡ„пјҢиҝҳиҰҒеҢ…жӢ¬иҪҜ件зҡ„гҖӮиҖҢдё”пјҢиҪҜ件еҹәзЎҖи®ҫж–Ҫе°ҶйҖҗжёҗжҲҗдёәжңҖдё»иҰҒзҡ„йғЁеҲҶгҖӮиҝҷдёӘдё»иҰҒйғЁеҲҶпјҢе»әз«ӢеңЁеҢ»еӯҰгҖҒз®ЎзҗҶеӯҰзӯүзҹҘиҜҶзҡ„дё“дёҡеҢ–еҹәзЎҖдёҠпјҢйҖҡиҝҮдјҳеҢ–еҢ»жҠӨжҜ”дҫӢгҖҒдјҳеҢ–科е®Өи®ҫзҪ®зӯүдёәеҢ»з”ҹзҫӨдҪ“иөӢиғҪпјҢд»ҺеҢ»з–—иө„жәҗжӣҙеҗҲзҗҶзҡ„й…ҚзҪ®дёӯиҺ·еҫ—зі»з»ҹ收зӣҠгҖӮд»ҺеҢ»з”ҹж–№йқўжқҘиҜҙпјҢйҮҚзӮ№жҳҜе°ҶиҙЈд»»вҖңеҪ’иҝҳвҖқеҢ»з”ҹгҖӮйҖҡиҝҮжҷ®еҸҠеҢ»з–—иҙЈд»»йҷ©пјҢеҸ‘жҢҘдҝқйҷ©ж”Ҝд»ҳеңЁз®ЎзҗҶдҫӣз»ҷгҖҒжҺЁеҠЁдҫӣз»ҷдё“дёҡеҢ–е’Ңж ҮеҮҶеҢ–зӯүж–№йқўзҡ„дҪңз”ЁпјҢйҷҚдҪҺеҢ»з”ҹзҫӨдҪ“еҜ№еҢ»йҷўзҡ„дҫқйҷ„жҖ§гҖӮ
жҠҠжҸЎйңҖжұӮиҖ…дёҺж”Ҝд»ҳиҖ…и§’иүІзҡ„еҲҶзҰ»дёҺз»ҹдёҖпјҢжҢ–жҺҳйңҖжұӮдё»дҪ“з»ҸжөҺеұһжҖ§
еҢ»з–—жңҚеҠЎйңҖжұӮиҖ…дёҺж”Ҝд»ҳиҖ…и§’иүІеңЁжүҖжңүжқғеұӮйқўзҡ„еҲҶзҰ»е’ҢеңЁдҪҝз”ЁжқғеұӮйқўзҡ„з»ҹдёҖпјҢжҳҜзҺ°д»ЈзӨҫдјҡеҢ»з–—жңҚеҠЎж¶Ҳиҙ№зҡ„еҸ‘еұ•и¶ӢеҠҝгҖӮиҝҷдёҖи¶ӢеҠҝпјҢйҖӮеә”дәҶж•ҙдёӘз»ҸжөҺзӨҫдјҡд»ҘжүҖжңүжқғдёәдёӯеҝғеҗ‘д»ҘдҪҝз”Ёжқғдёәдёӯеҝғзҡ„иҢғејҸиҪ¬еҸҳпјҢжҳҜе»әз«ӢеңЁеҢ»з–—жңҚеҠЎдҫӣз»ҷжү©еӨ§зҡ„еҹәзЎҖд№ӢдёҠзҡ„пјҢжҳҜиЎҢж”ҝжңәеҲ¶гҖҒеёӮеңәжңәеҲ¶гҖҒзӨҫзҫӨжңәеҲ¶дә’иЎҘеөҢе…Ҙ并йғҪжңүжүҖеҸ‘еұ•зҡ„з»“жһңгҖӮеңЁдҪҝз”ЁжқғеұӮйқўзҡ„з»ҹдёҖпјҢдё»иҰҒиЎЁзҺ°дёәеҢ»з–—жңҚеҠЎйҖҗжёҗеҗ‘жӣҙе№ҝжіӣзҡ„дёӘжҖ§еҢ–еҒҘеә·жңҚеҠЎе»¶дјёпјҢ并йҒөд»Һи°Ғж¶Ҳиҙ№и°Ғд»ҳиҙ№зҡ„еҺҹеҲҷгҖӮиҖҢеңЁжүҖжңүжқғеұӮйқўзҡ„еҲҶзҰ»пјҢзҺ°йҳ¶ж®өдё»иҰҒиЎЁзҺ°дёәе…¬е…ұйғЁй—Ёе’Ңдҝқйҷ©жңәжһ„йҖҗжёҗжҲҗдёәеҢ»з–—иө„жәҗжҠ•иө„е’Ңж”Ҝд»ҳзҡ„дё»иҰҒдё»дҪ“пјҢ并еңЁи¶ӢеҠҝдёҠе°ҶиЎЁзҺ°дёәеҢ»з–—иө„жәҗе°Өе…¶жҳҜ硬件и®ҫж–Ҫзҡ„жүҖжңүжқғдёҚеҶҚеҪұе“ҚжқғеҲ©гҖҒе…ід№ҺеҲ©зӣҠгҖӮдҪҶеңЁеҪ“еүҚпјҢвҖңеҲҶзҰ»вҖқеҜ№жқғеҲ©е’ҢеҲ©зӣҠзҡ„еҪұе“ҚпјҢиҰҒжұӮжҢ–жҺҳйңҖжұӮдё»дҪ“зҡ„з»ҸжөҺеұһжҖ§пјҢжҸҗеҚҮеҢ»з–—еҚ«з”ҹжңҚеҠЎзі»з»ҹзҡ„еҸҜжҢҒз»ӯжҖ§гҖӮ
жҢ–жҺҳйңҖжұӮдё»дҪ“зҡ„з»ҸжөҺеұһжҖ§пјҢе°ұжҳҜе®һзҺ°йңҖжұӮдё»дҪ“зҡ„вҖңе…¬ж°‘еҢ–вҖқе’ҢвҖңдә§е“ҒеҢ–вҖқгҖӮиҝҷдёҺеҢ»йҷўзҡ„е№іеҸ°еҢ–жҳҜзӣёз»ҹдёҖзҡ„гҖӮжӮЈиҖ…зҡ„е…¬ж°‘еҢ–е’Ңдә§е“ҒеҢ–пјҢе°ұжҳҜиҪ¬еҸҳдёәвҖңе№іеҸ°е…¬ж°‘вҖқвҖңе№іеҸ°дә§е“ҒвҖқгҖӮжң¬ж–Үж— ж„Ҹиҙ¬дҪҺвҖңе…¬ж°‘вҖқжҰӮеҝөпјҢе°Ҷе…¬ж°‘дҪңдёәдә§е“ҒпјҢзӣ®зҡ„жҒ°жҒ°жҳҜжҸҗеҚҮвҖңе…¬ж°‘вҖқзҡ„еҶ…ж¶өпјҢиҝҷдёҺжҸҗеҚҮе…¬е…ұйғЁй—Ёзҡ„д»·еҖјжҳҜдёҖдёӘй—®йўҳзҡ„дёӨдёӘж–№йқўгҖӮжң¬ж–ҮжҸҗеҮәвҖңе№іеҸ°е…¬ж°‘вҖқпјҢжҢҮд»ЈйӮЈдәӣд»ҺеҚ•зәҜзҡ„ж¶Ҳиҙ№иҖ…иҪ¬еҸҳдёәдә§ж¶ҲиҖ…зҡ„жӮЈиҖ…пјӣжҸҗеҮәвҖңе№іеҸ°дә§е“ҒвҖқпјҢжҢҮд»ЈйӮЈдәӣиў«е№іеҸ°иҝӣиЎҢйңҖжұӮз»ҶеҲҶзҡ„жӮЈиҖ…еұһжҖ§гҖӮйҡҸзқҖдә§жқғе’ҢдәӨжҳ“иҙ№з”Ёзҡ„йҖҗжӯҘжё…жҷ°е’Ңе®Ңж•ҙпјҢеҠ д№Ӣиҫ№йҷ…жҲҗжң¬зҡ„еҝ«йҖҹдёӢйҷҚпјҢдәӨеҸүиЎҘиҙҙи¶ҠжқҘи¶Ҡе®№жҳ“е®һзҺ°пјҢе…¬е…ұйғЁй—ЁйҖҗжӯҘе…·еӨҮдәҶе°ҶвҖңе…¬ж°‘вҖқдҪңдёәдә§е“ҒжҺЁеҗ‘еёӮеңәзҡ„жқЎд»¶пјҢиҝӣиҖҢе°ҶиҠӮзңҒдёӢжқҘзҡ„иҙ№з”ЁжҠ•е…ҘеҲ°жҸҗеҚҮвҖңе…¬ж°‘вҖқеҶ…ж¶өе’Ңе…¬е…ұйғЁй—ЁиҮӘиә«д»·еҖјзҡ„йўҶеҹҹгҖӮе…·дҪ“еҲ°еҢ»з–—жңҚеҠЎйўҶеҹҹпјҢе°ұжҳҜе°ҶиҜёеҰӮжҢӮеҸ·гҖҒ移еҠЁеҢ»з–—гҖҒеҒҘеә·з®ЎзҗҶзӯүжңҚеҠЎдәӨдәҲеёӮеңәиҝҗдҪңпјҢиҖҢе°ҶиҠӮзңҒдёӢжқҘзҡ„иҙ№з”ЁжҠ•е…ҘеҲ°еҢ»з–—жңҚеҠЎеҹәеҮҶж°ҙе№ід»ҘдёӢдәәзҫӨдёӯпјҢиҝӣиҖҢжҸҗеҚҮеҹәеҮҶж°ҙе№іпјҢе®һзҺ°ж•ҙдҪ“еҒҘеә·ж°ҙе№ізҡ„жҸҗеҚҮгҖӮ
зқҖзңјвҖңдёӨдёӘзҺ°д»ЈеҢ–вҖқпјҢжҺЁеҠЁеҢ»з–—иө„жәҗдјҳеҢ–й…ҚзҪ®
дёӨдёӘзҺ°д»ЈеҢ–пјҢеҚіеҢ»йҷўжІ»зҗҶдҪ“зі»зҺ°д»ЈеҢ–е’ҢеҢ»йҷўз®ЎзҗҶиғҪеҠӣзҺ°д»ЈеҢ–гҖӮе…¶дёӯпјҢеҢ»йҷўжІ»зҗҶдҪ“зі»жҳҜжҢҮеҚҸи°ғеҢ»йҷўдёҺж”ҝеәңгҖҒиЎҢдёҡеҚҸдјҡгҖҒеӯҰдјҡгҖҒзӨҫдјҡе…¬дј—зӯүе…¶д»–жІ»зҗҶдё»дҪ“д№Ӣй—ҙе…ізі»зҡ„еҲ¶еәҰдҪ“зі»пјҢеҢ…жӢ¬жҳҺзЎ®ж”ҝеәңеҜ№еҢ»йҷўзҡ„зӣ‘з®ЎиҒҢиғҪгҖҒеҠ ејәзӨҫдјҡзӣ‘зқЈе’ҢиЎҢдёҡиҮӘеҫӢгҖҒжҳҺзЎ®ж”ҝеәңеҜ№е…¬з«ӢеҢ»йҷўзҡ„дёҫеҠһиҒҢиғҪгҖҒиҗҪе®һе…¬з«ӢеҢ»йҷўз»ҸиҗҘз®ЎзҗҶиҮӘдё»жқғзӯүеҶ…е®№пјҢејәи°ғзҡ„жҳҜеҜ№е®һзҺ°жІ»зҗҶдё»дҪ“зӣ®зҡ„зҡ„иҰҒзҙ иө„жәҗзҡ„еҗҲзҗҶй…ҚзҪ®пјӣеҢ»йҷўз®ЎзҗҶиғҪеҠӣжҳҜжҢҮеҢ»йҷўдҪңдёәдёҖдёӘз»„з»ҮпјҢдёәжҸҗй«ҳеҢ»з–—иҙЁйҮҸе’ҢиҝҗиЎҢж•ҲзҺҮе®һж–ҪдёҖзі»еҲ—з®ЎзҗҶиЎҢдёәзҡ„иғҪеҠӣпјҢеҢ…жӢ¬еҒҘе…ЁеҢ»йҷўеҶізӯ–жңәеҲ¶гҖҒеҒҘе…ЁеҢ»з–—иҙЁйҮҸе®үе…Ёз®ЎзҗҶеҲ¶еәҰгҖҒеҒҘе…ЁдәәеҠӣиө„жәҗз®ЎзҗҶеҲ¶еәҰгҖҒеҒҘе…Ёз»©ж•ҲиҖғж ёеҲ¶еәҰгҖҒеҒҘе…Ёз§‘з ”з®ЎзҗҶеҲ¶еәҰзӯүеҶ…е®№пјҢејәи°ғзҡ„жҳҜеҢ»йҷўиҮӘиә«зҡ„дё“дёҡеҢ–е»әи®ҫгҖӮзӣёиҫғж°‘иҗҘеҢ»йҷўпјҢе…¬з«ӢеҢ»йҷўеңЁжІ»зҗҶдҪ“зі»е’Ңз®ЎзҗҶиғҪеҠӣзҺ°д»ЈеҢ–дёҠиҝҳйқўдёҙжүҖжңүжқғдёҺз»ҸиҗҘжқғзӣёеҲҶзҰ»зӯүй—®йўҳгҖӮе…¬з«ӢеҢ»йҷўжІ»зҗҶдҪ“зі»е’Ңз®ЎзҗҶиғҪеҠӣзҺ°д»ЈеҢ–жҳҜдёҖдёӘжӣҙеӨҚжқӮзҡ„з ”з©¶иҜҫйўҳгҖӮ
зқҖзңјвҖңдёӨдёӘзҺ°д»ЈеҢ–вҖқзҡ„еҚҸеҗҢеҹәзЎҖпјҢжүҫеҮҶе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„зӘҒз ҙеҸЈ
зҺ°йҳ¶ж®өпјҢе…¬з«ӢеҢ»йҷўжІ»зҗҶдҪ“зі»дёҺз®ЎзҗҶиғҪеҠӣзҺ°д»ЈеҢ–пјҢеҝ…йЎ»еҚҸеҗҢжҺЁиҝӣгҖӮиҝҷжҳҜиҝ‘е№ҙжқҘжҲ‘еӣҪе…¬з«ӢеҢ»йҷўж”№йқ©еҸ‘еұ•зҡ„дёҖжқЎеҹәжң¬з»ҸйӘҢгҖӮйҡҸзқҖж”№йқ©зҡ„ж·ұе…ҘпјҢе…¬з«ӢеҢ»йҷўжІ»зҗҶдҪ“зі»дёҺз®ЎзҗҶиғҪеҠӣзҺ°д»ЈеҢ–еӯҳеңЁзҡ„й—®йўҳзӣёдә’дәӨз»ҮгҖҒзӣёдә’иҒ”зі»пјҢеҮәзҺ°дәҶзј“и§Је…¶дёӯдёҖж–№й—®йўҳеҚҙеҠ йҮҚеҸҰдёҖж–№й—®йўҳзҡ„зҺ°иұЎпјҢж”№йқ©йқўдёҙвҖңжҢүдёӢи‘«иҠҰжө®иө·з“ўвҖқзҡ„еӣ°еўғгҖӮжҜ”еҰӮпјҢдёҖдәӣдёүзә§е…¬з«ӢеҢ»йҷўдёҖж–№йқўејәеҢ–еҢ»иҒ”дҪ“е»әи®ҫпјҢжҺЁеҠЁеҲҶзә§иҜҠз–—пјӣеҸҰдёҖж–№йқўеҸҲ超规еҲ’гҖҒ超规模еҸ‘еұ•пјҢдёҖе®ҡзЁӢеәҰдёҠеҠ йҮҚиҷ№еҗёж•Ҳеә”гҖӮеҶҚжҜ”еҰӮпјҢеҫҲеӨҡең°ж–№ж”ҝеәңеҠ еӨ§еҜ№зӨҫеҢәеҚ«з”ҹжңҚеҠЎдёӯеҝғзҡ„жҠ•е…ҘпјҢиҖҢзӨҫеҢәеҚ«з”ҹжңҚеҠЎдёӯеҝғиҮӘиә«иғҪеҠӣжҸҗеҚҮеҚҙеҚҒеҲҶжңүйҷҗпјҢйҡҫд»Ҙе……еҲҶеҸ‘жҢҘвҖңе®Ҳй—ЁдәәвҖқдҪңз”ЁгҖӮ究其еҺҹеӣ пјҢеңЁдәҺеҢ»з–—жңҚеҠЎе…·жңүзҡ„зү№ж®ҠжҖ§гҖӮеҢ»з–—жңҚеҠЎеұһдәҺе…ёеһӢзҡ„дҝЎд»»е“ҒпјҢдҝЎд»»е“Ғзҡ„дҫӣйңҖжңәеҲ¶жҳҜеҶ…еөҢдәҺеҢ»з–—жңҚеҠЎд№Ӣдёӯзҡ„гҖӮеҢ»з–—жңҚеҠЎзҡ„еқҮиЎЎпјҢжҳҜе»әз«ӢеңЁдҪңдёәдҝЎд»»е“Ғзҡ„еҢ»з–—жңҚеҠЎзҡ„дҫӣйңҖеқҮиЎЎеҹәзЎҖд№ӢдёҠзҡ„гҖӮжІЎжңүиҝҷдёӘеүҚжҸҗпјҢеҢ»з–—жңҚеҠЎзҡ„еҒҘеә·еҸ‘еұ•гҖҒе…¬з«ӢеҢ»йҷўзҡ„й«ҳиҙЁйҮҸеҸ‘еұ•йғҪж— д»Һи°Ҳиө·гҖӮ
еӣ жӯӨпјҢжҺўзҙўе…¬з«ӢеҢ»йҷўжІ»зҗҶдҪ“зі»дёҺз®ЎзҗҶиғҪеҠӣзҺ°д»ЈеҢ–зҡ„еҚҸеҗҢжңәеҲ¶пјҢйҰ–е…ҲиҰҒд»ҺеҢ»з–—жңҚеҠЎдҪңдёәдҝЎд»»е“Ғзҡ„дҫӣйңҖжңәеҲ¶и°Ҳиө·гҖӮиҝҷд№ҹеҶіе®ҡдәҶе…¬з«ӢеҢ»йҷўзҡ„й«ҳиҙЁйҮҸеҸ‘еұ•жңүе…¶е®һзҺ°ж—¶еәҸпјҡ第дёҖжӯҘжҳҜзҗҶйЎәеҢ»з–—иө„жәҗзҡ„й…ҚзҪ®жңәеҲ¶пјҢйҮҚзӮ№жҳҜз”ЁеҘҪдҝЎд»»е“Ғзҡ„дҫӣйңҖжңәеҲ¶пјӣ第дәҢжӯҘжҳҜеЎ‘йҖ е…¬з«ӢеҢ»йҷўзҡ„еҸ‘еұ•ж–№еҗ‘пјҢйҮҚзӮ№жҳҜзӘҒеҮәе…¬з«ӢеҢ»йҷўзҡ„дәәж°‘жҖ§гҖӮ第дәҢжӯҘдёә第дёҖжӯҘжҢҮжҳҺж–№еҗ‘пјҢеҶіе®ҡзқҖи°ҒжҳҜеҸҳйқ©зҡ„ж №жң¬йңҖжұӮиҖ…гҖҒи°ҒжҳҜеҶіе®ҡжҖ§зҡ„еҸҳйқ©еҠӣйҮҸпјӣ第дёҖжӯҘдёә第дәҢжӯҘеҮҶеӨҮжқЎд»¶гҖӮ
иҝ‘жңҹеҸ‘з”ҹзҡ„вҖңеұұиҘҝеҢ»з”ҹдёҫжҠҘиҮӘе·ұ收еӣһжүЈ50дёҮвҖқвҖңеҢ—еҢ»дёүйҷўеҢ»з”ҹжҸӯйңІиӮҝзҳӨ治疗黑幕вҖқзӯүдәӢ件пјҢеҸҚжҳ зҡ„д»…д»…жҳҜеҢ»з–—иө„жәҗй…ҚзҪ®зҡ„зҺ°зҠ¶пјҢжҳҜе…¶д»–иө„жәҗиҝӣе…ҘеҢ»з–—жңҚеҠЎзі»з»ҹеҗҺзҡ„жөҒеҠЁзҠ¶еҶөпјҢ并йқһй—®йўҳжң¬иә«гҖӮжҸӯзӨәе…¶иғҢеҗҺзҡ„зңҹй—®йўҳпјҢеҗҢж ·иҰҒд»ҺеҢ»з–—жңҚеҠЎдҪңдёәдҝЎд»»е“Ғзҡ„дҫӣйңҖжңәеҲ¶и°Ҳиө·пјҢиҰҒд»Һе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•жүҖеӨ„зҡ„йҳ¶ж®өзү№еҫҒиҜҙиө·гҖӮиҝҷд№ҹжҳҜе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„йҮҚиҰҒзӘҒз ҙеҸЈпјҢжҢҮжҳҺдәҶзҺ°йҳ¶ж®өеҢ»йҷўдёәеҢ»з”ҹиөӢиғҪзҡ„е…·дҪ“ж–№еҗ‘гҖӮ
зқҖзңјдҝЎд»»е“ҒдҫӣйңҖжңәеҲ¶пјҢејәеҢ–еҜ№е…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„жҲҳз•Ҙеј•йўҶ
еҰӮеүҚжүҖиҝ°пјҢеҢ»з–—жңҚеҠЎжҳҜе…ёеһӢзҡ„дҝЎд»»е“ҒгҖӮдҝЎд»»е“ҒдҫӣйңҖжңәеҲ¶зҡ„дё»иҰҒзү№еҫҒжҳҜдҝЎжҒҜдёҚеҜ№з§°пјҢжң¬иҙЁжҳҜдҝЎд»»е“Ғзҡ„дҪҺеҸҜиЎЎйҮҸжҖ§гҖӮиҝҷйҮҢзҡ„еҸҜиЎЎйҮҸжҖ§пјҢдё»иҰҒжҳҜжҢҮдҫқйқ жҠҖжңҜзҡ„вҖңз»қеҜ№иЎЎйҮҸвҖқгҖӮеҢ»з–—жңҚеҠЎзҡ„дҪҺеҸҜиЎЎйҮҸжҖ§пјҢдёҚд»…иЎЁзҺ°дёәжӮЈиҖ…еҜ№еҢ»з–—жңҚеҠЎзҡ„иҙЁйҮҸж— жі•еҲӨж–ӯпјҢиҖҢдё”з”ҡиҮіиЎЁзҺ°дёәеҢ»з”ҹд№ҹж— жі•еҒҡеҮәеҮҶзЎ®еҲӨж–ӯпјҢиҝҷжҳҜеҪ“еүҚеҢ»з–—жңҚеҠЎеӨ„дәҺз»ҸйӘҢеҢ»з–—йҳ¶ж®өзҡ„дёҖдёӘзӘҒеҮәиЎЁзҺ°гҖӮеӣ жӯӨпјҢзқҖзңјеҢ»з–—жңҚеҠЎдҪңдёәдҝЎд»»е“Ғзҡ„дҫӣйңҖжңәеҲ¶пјҢдёҚиғҪеӣҝдәҺи§ЈеҶідҝЎжҒҜдёҚеҜ№з§°й—®йўҳзҡ„иҢғејҸпјҢиҖҢиҰҒиҪ¬еҗ‘еҚҮзә§дҝЎд»»е“ҒжІ»зҗҶзҡ„з»ҙеәҰпјҢд»ҺжҲҳз•ҘеұӮйқўз ҙи§ЈеҢ»з–—жңҚеҠЎдҪңдёәдҝЎд»»е“Ғзҡ„жІ»зҗҶйҡҫйўҳгҖӮ
д»ҺжҲҳз•ҘеұӮйқўз ҙи§ЈжІ»зҗҶйҡҫйўҳпјҢйҮҚеңЁжҠҠжҸЎдҝЎд»»е“ҒдҫӣйңҖжңәеҲ¶зҡ„еөҢеҘ—жҖ§пјҢйҷҚдҪҺиҝҷз§ҚеөҢеҘ—жҖ§еҜ№еҢ»з–—жңҚеҠЎвҖңж··еҗҲе•Ҷе“ҒвҖқеұһжҖ§зҡ„ејәеҢ–дҪңз”ЁпјҢзқҖеҠӣд»ҘвҖңзӣёеҜ№иЎЎйҮҸвҖқзҗҶйЎәж•ҙдёӘеҢ»з–—жңҚеҠЎеёӮеңәзҡ„иө„жәҗй…ҚзҪ®жңәеҲ¶гҖӮиҝҷйҮҢзҡ„жҲҳз•ҘжҖ§дҪ“зҺ°еңЁпјҢеҪ“жҠҠеҢ»з–—жңҚеҠЎдҪңдёәдҝЎд»»е“Ғж—¶пјҢжӣҙеӨҡзҡ„жҳҜе°Ҷд№Ӣ委жүҳдәҺвҖңеҒҘеә·вҖқзӯүжӣҙй«ҳеұӮж¬Ўзҡ„йңҖжұӮпјҢиҖҢдёҚеҶҚе…іеҝғе…¶жҳҜеҗҰеӯҳеңЁдҝЎжҒҜдёҚеҜ№з§°гҖӮвҖңеҒҘеә·дёӯеӣҪиЎҢеҠЁвҖқе°ұжҳҜиҝҷж ·зҡ„ж”ҝзӯ–гҖӮгҖҠвҖңеҒҘеә·дёӯеӣҪ2030вҖқ规еҲ’зәІиҰҒгҖӢжҸҗеҮәпјҢвҖңе…ұе»әе…ұдә«гҖҒе…Ёж°‘еҒҘеә·вҖқпјҢжҳҜе»әи®ҫеҒҘеә·дёӯеӣҪзҡ„жҲҳз•Ҙдё»йўҳпјӣе…ұе»әе…ұдә«жҳҜе»әи®ҫеҒҘеә·дёӯеӣҪзҡ„еҹәжң¬и·Ҝеҫ„пјӣе…Ёж°‘еҒҘеә·жҳҜе»әи®ҫеҒҘеә·дёӯеӣҪзҡ„ж №жң¬зӣ®зҡ„гҖӮе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•д№ҹеҝ…йЎ»еӣҙз»•иҝҷдёҖдё»йўҳпјҢйҒөд»ҺиҝҷдёҖи·Ҝеҫ„пјҢжңҚеҠЎиҝҷдёҖзӣ®зҡ„гҖӮеӣ жӯӨпјҢеҢ»з–—жңҚеҠЎвҖңжңҚеҠЎвҖқеҒҘеә·пјҢж—ўжҳҜе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„жӣҙй«ҳиҝҪжұӮпјҢд№ҹжҳҜзҺ°е®һи·Ҝеҫ„гҖӮиҝҷд№ҹжҳҜжүӯиҪ¬еҪ“еүҚе…¬е…ұеҚ«з”ҹеҜ№дёҙеәҠеҢ»еӯҰдҫқйҷ„и¶ӢеҠҝзҡ„йҮҚиҰҒжҺўзҙўгҖӮ
зқҖзңјд»Ҙдәәж°‘еҒҘеә·дёәдёӯеҝғпјҢжҸҗеҚҮеҢ»з–—иө„жәҗй…ҚзҪ®зҡ„е…¬е№іжҖ§
д»Һз»ҹи®Ўж•°жҚ®зңӢпјҢеҢ»з–—жңҚеҠЎеҜ№дәҺеӣҪ家жқҘиҜҙжҳҜеҘўдҫҲе“ҒпјҢиҖҢеҜ№дәҺдёӘдәәжқҘиҜҙжҳҜеҝ…йңҖе“ҒгҖӮиҝҷе°ұеҮёжҳҫдәҶеӣҪ家зҡ„дҪҝе‘Ҫж„ҸиҜҶе’ҢеҢ»з–—жңҚеҠЎеҸҜеҸҠжҖ§зҡ„йҮҚиҰҒжҖ§гҖӮдёӯеӨ®ж·ұ改委第еҚҒе…«ж¬Ўдјҡи®®жҸҗеҮәвҖңеқҡжҢҒд»Ҙдәәж°‘еҒҘеә·дёәдёӯеҝғпјҢеқҡжҢҒеҹәжң¬еҢ»з–—еҚ«з”ҹдәӢдёҡе…¬зӣҠжҖ§вҖқпјҢејәи°ғвҖңеҠ еҝ«дјҳиҙЁеҢ»з–—иө„жәҗжү©е®№е’ҢеҢәеҹҹеқҮиЎЎеёғеұҖвҖқпјҢе°ұжҳҜеҮәдәҺиҝҷж ·зҡ„иҖғйҮҸгҖӮиҝҷд№ҹжҳҜе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•жӯҘе…Ҙжӣҙй«ҳзә§йҳ¶ж®өзҡ„йҮҚиҰҒеҶ…ж¶өгҖӮ
иҝҷдёҖеҶ…ж¶өжңүдёӨеұӮеҗ«д№үгҖӮдёҖеұӮеҗ«д№үжҳҜвҖңеј•еҜјвҖқгҖӮд»Ҙдәәж°‘еҒҘеә·дёәдёӯеҝғпјҢиҰҒдҪ“зҺ°еңЁзҗҶйЎәеҢ»з–—иө„жәҗй…ҚзҪ®жңәеҲ¶зҡ„иҝҮзЁӢдёӯпјҢдҪ“зҺ°еңЁеҚҮзә§дҝЎд»»е“ҒжІ»зҗҶз»ҙеәҰзҡ„и°ӢеҲ’дёӯпјҢдҪ“зҺ°еңЁвҖңд»ҘдҪҝз”ЁжқғдёәдёӯеҝғвҖқзҡ„еҸ‘еұ•и¶ӢеҠҝдёӯпјҢйҒҝе…Қйҷ·е…ҘвҖңд»ҘжүҖжңүжқғдёәдёӯеҝғвҖқзҡ„и·Ҝеҫ„дҫқиө–гҖӮеңЁзҗҶйЎәеҢ»з–—жңҚеҠЎдҪңдёәдҝЎд»»е“Ғзҡ„дҫӣйңҖжңәеҲ¶еҗҺпјҢеҢ»з–—иө„жәҗеңЁеҢ»з–—еҚ«з”ҹеӨ§зі»з»ҹзҡ„жөҒеҠЁе°ұе…·жңүдәҶжӣҙејәзҡ„еҸҜеЎ‘жҖ§гҖӮиҝҷз§ҚеҸҜеЎ‘жҖ§жҳҜд»Ҙдәәж°‘еҒҘеә·дёәдёӯеҝғжҺЁеҠЁе…¬з«ӢеҢ»йҷўй«ҳиҙЁйҮҸеҸ‘еұ•зҡ„еҹәзЎҖгҖӮ
еҸҰдёҖеұӮеҗ«д№үжҳҜвҖңжҺЁеҠЁвҖқгҖӮд»Ҙдәәж°‘еҒҘеә·дёәдёӯеҝғпјҢиҰҒдҪ“зҺ°еңЁдёҚж–ӯжҸҗй«ҳеҢ»з–—жңҚеҠЎеҹәеҮҶж°ҙе№ізҡ„е®һи·өдёӯпјҢдҪ“зҺ°еңЁж»Ўи¶іеҢ»з–—жңҚеҠЎйңҖжұӮзҡ„еӨҡж ·жҖ§дёӯпјҢдҪ“зҺ°еңЁжҺЁеҠЁеҢ»з–—жңҚеҠЎдҫӣз»ҷзҡ„еӨҡе…ғеҢ–дёӯгҖӮеңЁеҪ“еүҚжқЎд»¶дёӢпјҢе°ұжҳҜд»ҺеҢ»з–—жңҚеҠЎзҡ„иҙЁйҮҸгҖҒжқЎд»¶гҖҒиҙ№з”ЁзӯүдёҚеҗҢз»ҙеәҰпјҢйҮҚж–°з»ҶеҲҶжҲ–з»„еҗҲеҢ»з–—жңҚеҠЎдә§жқғзҡ„дёҚеҗҢеұһжҖ§пјҢжҸҗдҫӣе…је…·вҖңе·®еҲ«еҺҹеҲҷвҖқзҡ„е…¬е№іжңҚеҠЎпјҢиҝӣиҖҢдҪҝеҢ»з–—иө„жәҗзҡ„й…ҚзҪ®еҸ‘жҢҘжӣҙеӨ§ж•Ҳз”ЁпјҢж»Ўи¶ідәәж°‘еҜ№еҒҘеә·е’ҢеҚ«з”ҹзҡ„жӣҙй«ҳйңҖиҰҒгҖӮпјҲжқҘжәҗпјҡгҖҠеӣҪ家治зҗҶгҖӢе‘ЁеҲҠ2021е№ҙ5жңҲ第3жңҹпјү
|  й«ҳз‘һдёңзӯүпјҡ2025е№ҙиө„дә§
й«ҳз‘һдёңзӯүпјҡ2025е№ҙиө„дә§ еҶңдёҡж–°иҙЁз”ҹдә§еҠӣпјҡеҶ…ж¶ө
еҶңдёҡж–°иҙЁз”ҹдә§еҠӣпјҡеҶ…ж¶ө еҲҳдҝҠжқ°зӯүпјҡжһ„е»әйҖӮеә”еҶң
еҲҳдҝҠжқ°зӯүпјҡжһ„е»әйҖӮеә”еҶң 11жңҲе…Ёзҗғи°·зү©еёӮеңәдёҺиҙё
11жңҲе…Ёзҗғи°·зү©еёӮеңәдёҺиҙё з®Ўж¶ӣзӯүпјҡпјҡдәәж°‘еёҒжұҮзҺҮ
з®Ўж¶ӣзӯүпјҡпјҡдәәж°‘еёҒжұҮзҺҮ й’ҹжӯЈз”ҹпјҡеҗ‘е®ҢжҲҗйў„з®—зӣ®
й’ҹжӯЈз”ҹпјҡеҗ‘е®ҢжҲҗйў„з®—зӣ® жқҺиҝ…йӣ·пјҡжҳҺе№ҙиҙўж”ҝиөӨеӯ—
жқҺиҝ…йӣ·пјҡжҳҺе№ҙиҙўж”ҝиөӨеӯ— еј зәўе®Үпјҡжһ„е»әе…·жңүдёӯеӣҪ
еј зәўе®Үпјҡжһ„е»әе…·жңүдёӯеӣҪ ж—әеӯЈдёҚж—ә еҪ“еүҚз”ҹзҢӘеёӮ
ж—әеӯЈдёҚж—ә еҪ“еүҚз”ҹзҢӘеёӮ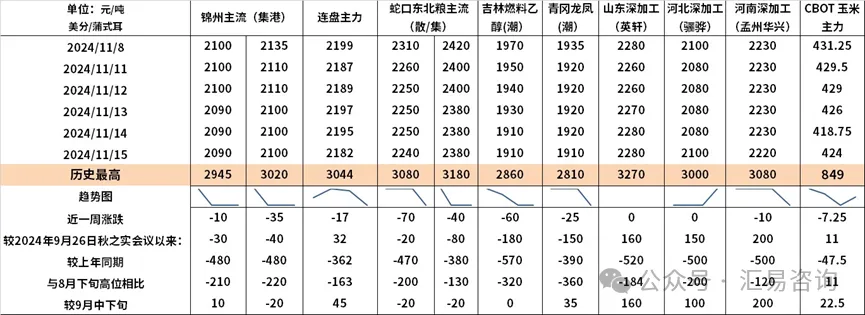 д»ҺеҪ“еүҚеӣҪеҶ…зҺүзұіеёӮеңәең°
д»ҺеҪ“еүҚеӣҪеҶ…зҺүзұіеёӮеңәең° з®Ўж¶ӣпјҡзү№жң—жҷ®еӣһеҪ’еҜ№дёӯ
з®Ўж¶ӣпјҡзү№жң—жҷ®еӣһеҪ’еҜ№дёӯ